Ο διαχωρισμός της αορτής αποτελεί την πιο επείγουσα καταστροφική πάθηση που μπορεί να αντιμετωπίσει η σύγχρονη Καρδιοχειρουργική και απαιτεί εξειδικευμένη Καρδιοχειρουργική Ομάδα, επειδή παρουσιάζει ιδιαίτερα υψηλή προεγχειρητική αλλά και περιεγχειρητική θνητότητα.
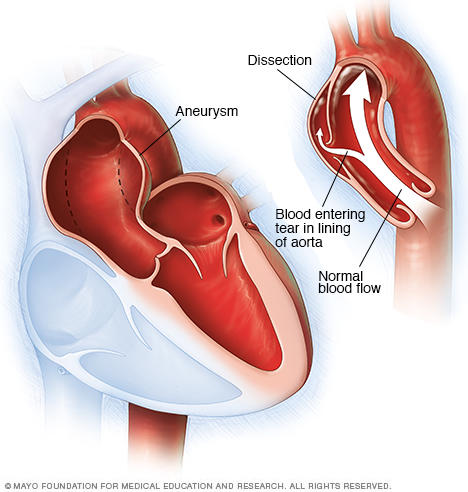
Ανατομικά η αορτή δεν είναι απλά ένας αγωγός αιματικής ροής αλλά αποτελείται από ένα πολύπλοκο σύστημα χιτώνων: τον έσω χιτώνα, ο οποίος περιλαμβάνει το ενδοθήλιο και τη βασική μεμβράνη, το μέσο χιτώνα και τον έξω χιτώνα ο οποίος περιλαμβάνει τα τροφικά αγγεία και νεύρα. Υπό φυσιολογικές συνθήκες οι χιτώνες αυτοί είναι στερεά συνδεμένοι μεταξύ τους. Όταν όμως επέλθει λύση της συνεχείας του ενδοθηλίου σε κάποιο σημείο (intimal tear) ή συμβεί ενδοτοιχωματική αιμορραγία, τότε μπορεί η απότομη είσοδος του αίματος ανάμεσα στους χιτώνες και κυρίως ανάμεσα στο μέσο και έξω χιτώνα να προκαλέσει ορθόδρομο (σύμφωνα με τη φυσιολογική φορά του αίματος) ή παλίνδρομο διαχωρισμό του αρτηριακού τοιχώματος. Η συνηθέστερη θέση αρχικής ρήξης του έσω χιτώνα εντοπίζεται στην ανιούσα αορτή, περίπου τρία εκατοστά πάνω από τον αορτικό δακτύλιο (57%). Η δεύτερη πιο συχνή εντόπιση της αρχικής ρήξης του έσω χιτώνα είναι αμέσως μετά την έκφυση της αριστεράς υποκλειδίου (28%). Ο διαχωρισμός δημιουργεί δύο αυλούς: τον αληθή και τον ψευδή αορτικό αυλό. Σε μερικές περιπτώσεις μέσα από το ψευδή αυλό μπορεί να προκληθεί και δεύτερη ή και περισσότερες ρήξεις του έσω χιτώνα με αποτέλεσμα την επανείσοδο (reentry) του αίματος από τον ψευδή αυλό στον αληθή με παράλληλη αποκατάσταση της περιφερικής κυκλοφορίας και της αιμάτωσης των αντίστοιχων οργάνων.
Τα περισσότερα εκλυτικά αίτια δημιουργίας των αορτικών ανευρυσμάτων και κυρίως η υπέρταση, μπορεί να προκαλέσουν και το διαχωρισμό της αορτής με αποτέλεσμα την αύξηση της διαμέτρου του αορτικού αυλού και τη δημιουργία διαχωριστικού ανευρύσματος.
Κλινική εικόνα
Η κλινική εικόνα των ασθενών με διαχωρισμό της αορτής, σε αντίθεση με την εικόνα των αρτηριακών ανευρυσμάτων πολύ συχνά είναι ιδιαίτερα θορυβώδης και σπανιότερα ήπια. Συνήθως παρατηρείται απότομη εισβολή των συμπτωμάτων με οξύ διαξιφιστικό οπισθοστερνικό άλγος που μπορεί να αντανακλά στην ωμοπλάτη, και να μιμείται το οξύ έμφραγμα του μυοκαρδίου. Όταν ο διαχωρισμός επεκτείνεται προς τη ρίζα της ανιούσης αορτής μπορεί να προκαλέσει οξεία ανεπάρκεια της αορτικής βαλβίδας. Η οξεία ανεπάρκεια της αορτικής βαλβίδας αποτελεί σημείο επικείμενης ρήξης του ανευρύσματος στην περικαρδιακή κοιλότητα με συνοδό υπογκαιμική καταπληξία, επιπωματισμό ή δεξιά καρδιακή ανεπάρκεια και γι΄ αυτό πρέπει να αντιμετωπίζεται άμεσα με χειρουργική θεραπεία.
Κάθε υπερτασικός ασθενής που προσέρχεται στο τμήμα επειγόντων με οπισθοστερνικό άλγος και διαστολικό φύσημα αορτής πρέπει να ελέγχεται αμέσως με υπερηχοκαρδιογράφημα, κατά προτίμηση διοισοφάγειο, για να αποκλεισθεί ή να επιβεβαιωθεί η διάγνωση του διαχωρισμού της ανιούσης αορτής. Ας σημειωθεί ότι ακόμη και η ηλεκτροκαρδιογραφική διάγνωση κατωτέρου εμφράγματος του μυοκαρδίου με οξεία ανεπάρκεια της αορτής, όχι μόνο δεν αποκλείει αορτικό διαχωρισμό αλλά μπορεί να είναι και απότοκός του. Στην προκειμένη περίπτωση το κατώτερο έμφραγμα μπορεί να προέρχεται από επέκταση του διαχωρισμού προς το στόμιο της δεξιάς στεφανιαίας αρτηρίας. Όταν δε ο διαχωρισμός εκτείνεται προς το στέλεχος της αριστεράς στεφανιαίας τότε συνήθως το έμφραγμα δεν εκδηλώνεται, διότι ο ασθενής καταλήγει σε πολύ μικρό χρονικό διάστημα από οξύ εκτεταμένο έμφραγμα του μυοκαρδίου, συχνά με κοιλιακή μαρμαρυγή.
Διάγνωση
Όταν η διάγνωση του διαχωρισμού της αορτής τίθεται μέσα σε χρονικό διάστημα δύο εβδομάδων από την έναρξη των συμπτωμάτων, τότε ονομάζεται οξύς διαχωρισμός. Αντίθετα ονομάζεται χρόνιος διαχωρισμός όταν η διάγνωση τίθεται τυχαία ή μετά το χρονικό διάστημα δύο εβδομάδων.
Η αρχική διάγνωση σε ασθενείς με χρόνιο διαχωρισμό συνήθως τίθεται τυχαία, ή μετά από φυσική εξέταση κατά την οποία αποκαλύπτεται νέο διαστολικό φύσημα ανεπάρκειας της αορτικής βαλβίδας, είτε μετά από απλή ακτινογραφία θώρακος κατά την οποία προβάλλει προς τα δεξιά η ακτινογραφική σκιά της ανιούσης αορτής, είτε μετά από υπερηχοκαρδιογράφημα καρδιάς κατά το οποίο η ρίζα της ανιούσης αορτής ελέγχεται με διαχωρισμό των αορτικών χιτώνων. Η επιβεβαίωση της διάγνωσης αλλά και ο καθορισμός του μεγέθους και της έκτασης του διαχωρισμού τίθεται συνήθως με υπολογιστική ή μαγνητική τομογραφία θώρακος ή και με διοισοφάγειο υπερηχοκαρδιογράφημα. Όταν οι παραπάνω εξετάσεις αναδεικνύουν μεν ανώμαλη και διατεταμένη αορτή χωρίς να θέτουν τη διάγνωση του διαχωρισμού, τότε υπάρχει ένδειξη αορτογραφίας, η οποία μπορεί να αποκλείσει ή να επιβεβαιώσει τη διάγνωση. Επίσης όλοι οι ασθενείς με υψηλή πιθανότητα στεφανιαίας νόσου πρέπει να υποβάλλονται σε στεφανιογραφία εφόσον βρίσκονται σε καλή αιμοδυναμική κατάσταση.
Ταξινόμηση διαχωρισμού αορτής
Από τις διάφορες ταξινομήσεις των ασθενών με διάγνωση διαχωρισμού της αορτής η πλέον πρακτική και διαδεδομένη είναι η ταξινόμηση κατά Stanford επειδή έχει ιδιαίτερη κλινική αλλά και θεραπευτική συσχέτιση. Σύμφωνα με αυτήν την ταξινόμηση διακρίνουμε δύο τύπους διαχωρισμού της αορτής: το τύπο Α και το τύπο Β. Στον τύπο Α ανήκουν οι ασθενείς στους οποίους ο διαχωρισμός περιλαμβάνει την ανιούσα αορτή ανεξάρτητα από την έκτασή του. Στον τύπο Β ανήκουν οι ασθενείς, στους οποίους ο διαχωρισμός δεν περιλαμβάνει την ανιούσα αορτή και το αορτικό τόξο αλλά εξορμάται από την κατιούσα θωρακική αορτή μετά την έκφυση της αριστεράς υποκλειδίου αρτηρίας.
Ο διαχωρισμός τύπου Α παρουσιάζεται με διπλάσια συχνότητα σε σχέση με το διαχωρισμό τύπου Β. Επίσης ο διαχωρισμός τύπου Α παρουσιάζεται σε διπλάσια αναλογία στους άνδρες, οι οποίοι είναι υπερτασικοί σε ποσοστό 50% με μέσο όρο ηλικίας περίπου 50-55 ετών. Αντίστοιχα ο διαχωρισμός τύπου Β παρουσιάζεται σε τριπλάσια αναλογία στους άνδρες, οι οποίοι είναι υπερτασικοί σε ποσοστό 80% με μέσο όρο ηλικίας περίπου 60-70 ετών. Η ανεπάρκεια της αορτικής βαλβίδας και το συνοδό διαστολικό φύσημα φθάνει σε ποσοστό περίπου 50% των ασθενών με διαχωρισμό τύπου Α, ενώ συνυπάρχει μόνο στο 10% των ασθενών με διαχωρισμό τύπου Β.
Ασθενείς με διαχωρισμό τύπου Α και τύπου Β
Οι ασθενείς με διαχωρισμό τύπου Α συνήθως παρουσιάζουν οξύ οπισθοστερνικό άλγος, ενώ οι ασθενείς με διαχωρισμό τύπου Β παραπονιούνται για πόνο ανάμεσα στις ωμοπλάτες ο οποίος πολλές φορές μπορεί να συνεχίζεται και προς την κοιλιακή χώρα. Οι ασθενείς με διαχωρισμό τύπου Α κατά τη φυσική εξέταση μπορεί να παρουσιάζουν ασύμμετρες σφίξεις στα άνω άκρα ενώ οι ασθενείς με διαχωρισμό τύπου Β μπορεί να παρουσιάζουν ασύμμετρες σφίξεις στα κάτω άκρα. Από τις επιπλοκές του διαχωρισμού, οι ασθενείς τύπου Α παρουσιάζουν συχνότερα ρήξη στην περικαρδική κοιλότητα, ημιπληγία, συγκοπή, έμφραγμα του μυοκαρδίου ενώ οι ασθενείς με διαχωρισμό τύπου Β, συχνότερα παρουσιάζουν ρήξη στην υπεζωκοτική κοιλότητα, παραπληγία και απόφραξη νεφρικών αρτηριών και λαγονίων. Ας σημειωθεί ότι τη κλινική εικόνα του διαχωρισμού τύπου Β, μπορεί να παρουσιάσουν και ασθενείς με διαχωρισμό τύπου Α, όταν ο διαχωρισμός επεκτείνεται και στην κατιούσα αορτή.
Η ρήξη της αορτής μετά από διαχωρισμό, εξαρτάται και από την εντόπιση της αρχικής ρήξης του αορτικού ενδοθηλίου που προκάλεσε το διαχωρισμό:
- όταν η αρχική ρήξη του αορτικού ενδοθηλίου εντοπίζεται στην ανιούσα αορτή, τότε η αορτή ρήγνυται κατά 70% μέσα στην περικαρδική κοιλότητα
- όταν η αρχική ρήξη του αορτικού ενδοθηλίου εντοπίζεται στο αορτικό τόξο, τότε η αορτή ρήγνυται κατά 35% μέσα στην περικαρδική κοιλότητα και κατά 32% μέσα στην υπεζωκοτική κοιλότητα
- ενώ τέλος όταν η αρχική ρήξη του αορτικού ενδοθηλίου εντοπίζεται στην κατιούσα αορτή, τότε η αορτή ρήγνυται κατά 44% μέσα στην υπεζωκοτική κοιλότητα
